結論ですが
子宮頸がん検診の結果に応じて、定期的なフォローアップや追加の検査などがおこなわれます。
この記事は「子宮頸がん検診を受けた」女性向けに書いています。
この記事を読むことで「子宮頸がん検診の結果」についてわかります。
子宮頸がん検診をうけると、後から検査結果が届くかとおもいます。
この検査結果に、ふだん見なれないようなアルファベットの略語が書いてあり、よくわからないかと思います。
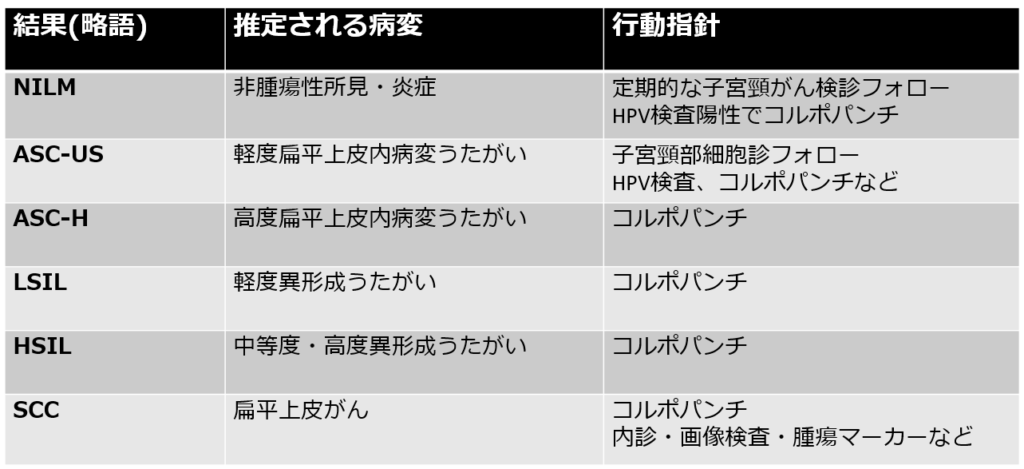
「NILM」「ASC-US」「ASC-H」「LSIL」「HSIL」など書かれており、何のことかさっぱりわからないとおもいます。
今回、子宮頸がん検診では何の検査をしているのか、その検査結果は何を意味しており、どのような対応をするのかについて説明していきたいとおもいます。
この記事のまとめ
- 「子宮頸部細胞診」と「HPV検査」の結果に応じて、「コルポスコピー」「生検」(パンチ)などおこないます。また、あきらかな「がん」の場合は、「組織診」で診断を確定するとともに、「内診」「CT」「MRI」などの画像検査で病変の進展を確認し、腫瘍マーカーなど血液検査をして評価します。
- 子宮頸がんのほとんどは、「HPV」と呼ばれるウイルスによる感染が原因です。HPVの感染によって「異形成」という前がん病変を経て「微小浸潤がん」となります。「微小浸潤がん」以上の病変が「子宮頚がん」となります。
- 子宮頸がん検診では、「子宮頸部細胞診」と「HPV検査」もおこなわれることがあります。
検査結果による行動方針
子宮頸がん検診を受けて、検査結果が出たら、自分がどの結果なのか確認してみてください。
検査結果には「アルファベットの略語」がかかれているかと思いますので、それに照らし合わせて確認してみてください。
NILM
推定される病変は、「非腫瘍性所見・炎症」です。
つまり病変はみとめず、問題なしです。
基本的には、定期的な子宮頸がん検診フォローで大丈夫です。
ただし、「HPV検査」で…
- ハイリスクHPV陽性
- HPV持続感染
- 非常にリスクの高いHPV16・18型が陽性
の場合は「コルポスコピー」「生検」(パンチ)などの追加検査がすすめられます。
ASC-US
推定される病変は、「軽度扁平上皮内病変うたがい」です。
ハイリスクHPV検査をおこなっていない場合は、ハイリスクHPV検査をおこないます。ハイリスクHPVが陽性の場合は、「コルポスコピー」「生検」(パンチ)をおこないます。
「子宮頸部細胞診」でフォローする場合や、HPV検査なしで「コルポスコピー」「生検」(パンチ)をおこなう場合もあります。
ASC-H
推定される病変は、「高度扁平上皮内病変うたがい」です。
ただちに、「コルポスコピー」「生検」(パンチ)をおこないます。
LSIL
推定される病変は、「軽度異形成うたがい」です。
ただちに、「コルポスコピー」「生検」(パンチ)をおこないます。
HSIL
推定される病変は、「中等度・高度異形成うたがい」です。
ただちに、「コルポスコピー」「生検」(パンチ)をおこないます。
SCC
推定される病変は、「扁平上皮がん」です。
ただちに、「コルポスコピー」「生検」(パンチ)をおこない組織を確定します。
「子宮頸がん」にあたるため、「内診」や「CT」「MRI」などの画像検査で病変の進展を確認するとともに、腫瘍マーカーなど血液検査をして評価します。

AGC
推定される病変は、「腺異型」または「腺がんうたがい」です。
ただちに、「コルポスコピー」「生検」(パンチ)をおこないます。
また、「子宮体がん」や「頸管内からの病変」の可能性があり、子宮頸管および子宮内膜細胞診または組織診をおこないます。
AIS
推定される病変は、「上皮内腺がん」です。
ただちに、「コルポスコピー」「生検」(パンチ)をおこないます。
また、「子宮体がん」や「頸管内からの病変」の可能性があり、子宮頸管および子宮内膜細胞診または組織診をおこないます。
Adenocarcinoma
推定される病変は、「腺がん」です。
ただちに、「コルポスコピー」「生検」(パンチ)をおこないます。
また、「子宮体がん」や「頸管内からの病変」の可能性があり、子宮頸管および子宮内膜細胞診または組織診をおこないます。
「子宮頸がん」または「子宮体がん」にあたるので、「内診」「CT」「MRI」などの画像検査で病変の進展を確認するとともに、腫瘍マーカーなど血液検査をして評価します。
Other malig.
「その他の悪性腫瘍(がん)」が推定されます。
病変を検索するために、精密検査をしていきます。
追加検査について
コルポスコピー
「コルポスコピー」は、子宮の入り口を拡大してみて「病変がうたがわれる部分」がないか確認します。
酢酸という試薬を子宮の入り口につけて、「病変がうたがわれる部分」をみやすくして確認します。そして、「病変がうたがわれる部分」から組織を採取して、顕微鏡でのぞく検査をして、実際に病変があるかどうかを確認します。
生検(パンチ)
組織を採取することを「生検」や「パンチ」、組織を顕微鏡でのぞいて検査することを「組織診」といいます。
検査結果で、「正常上皮」、「異形成」(「軽度異形成(CIN1)」「中等度異形成(CIN2)」「高度異形成(CIN3)」がある)、「扁平上皮がん」、「腺がん」など「病変」がないか確認します。
ちなみに「コルポスコピー」と「生検」(パンチ)をあわせて「コルポパンチ」と略することが多いです。
子宮頸がんの特徴
子宮頸がん検診の結果を解釈するために子宮頸がんの特徴を理解しておく必要があります。
子宮頸がんのほとんどは「HPV」というウイルス感染が原因です。
まず、子宮頸部(子宮の入り口に近い部分)にHPVが感染します。すると、「異形成」という前がん病変となります。さらにHPVが感染している状態が続くと、「微小浸潤がん」という状態となります。「微小浸潤がん」以上の病変が「子宮頚がん」となります。
HPVの感染から、子宮頚がんになるまでは、数年から十数年かかると言われています。なので、子宮頚がん検診で「異形成」と呼ばれる前がん病変のうちに見つけることが出来れば、「子宮頸部円錐切除術」「レーザー蒸散術」などの比較的小さな治療で済むことになります。
がん診療は、「早期発見」「早期治療」が大切です。
子宮頚がん検診では、がんになる前の状態(前がん病変である「異形成」という状態)を見つけて、それがガンに進行しないように早めに治療することで、子宮頸がんへの進展を予防することが可能です。
子宮頸がん検診では何の検査をしているか?
子宮頸がん検診では、子宮の入り口の部分の細胞を採取して、顕微鏡でのぞく検査である「子宮頸部細胞診」をします。
また、子宮頸がんの原因といわれている「HPV」というウイルスの検査もおこなわれることがあります。
それらの結果を確認して、「病変の推定」や「子宮頸がんへのなりやすさ」を評価して、今後のプランを決めます。
子宮頸部細胞診
まず、子宮頸がん検診では、子宮の入り口の部分をこすって、細胞を採取して検査しています。
この細胞を採取したものを、顕微鏡で拡大して確認して、検査結果を判定しています。細胞を顕微鏡でのぞいて検査することを「細胞診」といい、子宮頸がん検診では「子宮頸部細胞診」がおこなわれます。
細胞の検査を確認して、「正常上皮」「異形成」「扁平上皮がん」など「病変」の推定をします。また、「異形成」の中にも「軽度異形成(CIN1)」「中等度異形成(CIN2)」「高度異形成(CIN3)」のいずれの病変にあたるか推定します。
あくまで推定するのみで、病変を確認するためにはさきほど説明した「生検」(パンチ)が必要です。
HPV検査
子宮頸がん検診では、子宮頸がんの原因といわれている「HPV」(ヒト パピローマウイルス)というウイルスの検査もおこなわれることがあります。子宮の入り口の細胞を採取するときに一緒に検体を採取してHPVの検査をします。
子宮頸がんの多くは、性交渉などによって「HPV」というウイルスが子宮頸部の細胞に感染することをきっかけに発生します。
HPVが持続感染すると、「異形成」という前がん病変を経て、「子宮頸がん」に進展します。
HPVには多くの型があり、100種類以上が知られています。
とくにHPV16・18型は子宮頸がんに進展するリスクが非常に高く、子宮頸がん症例の約60-70%(日本では約60%)でみとめられています。
他にも、子宮頸がんに進展するリスクが高いHPVの型が知られており、検査をして確認します。
「HPV感染の有無」「感染しているHPVの型は何か」を検査で確認して、「子宮頸がんへのなりやすさ」を評価します。
まとめ
子宮頸がん検診では「子宮頸部細胞診」と「HPV検査」がおこなわれます。それらの結果に応じて、「コルポスコピー」「生検」(パンチ)などおこなわれます。また、あきらかな「がん」の場合は、「組織診」で診断を確定するとともに、「内診」「CT」「MRI」などの画像検査で病変の進展を確認し、腫瘍マーカーなど血液検査をして評価します。
子宮頸がんのほとんどは、HPVと呼ばれるウイルスによる感染が原因です。
HPV感染によって、子宮頚部の上皮は、「異形成」という前癌病変となり、さらに進展すると「微小浸潤がん」という状態となります。微小浸潤癌より先が「子宮頚がん」です。
子宮頸がん検診では、子宮の入り口の部分の細胞を採取して、顕微鏡でのぞく検査である「子宮頸部細胞診」と、子宮頸がんの原因といわれている「HPV」というウイルスの検査もおこなわれることがあります。
結果が届いても、専門用語が書いてあり、よくわからないかと思います。
結果を理解するに越したことがないですが、何よりも結果に応じて指示通りに定期的なフォローアップや必要であれば追加検査を受けることが大切です。
「子宮頸がん検診をしっかり受けること」に加えて、「指示通りに行動すること」で、検診の効果が発揮されます。
逆に、指示通りに行動しないと、子宮頸がん検診を受けたとしても意味がなくなってしまいます。
子宮頸がんは、定期的ながん検診で予防することが可能な疾患です。
定期的ながん検診を受けることで「子宮頸がんがない世界」を実現することが可能だと信じています。
子宮頸がんで苦しむ人が一人でも少なくなることを願っています。


コメント